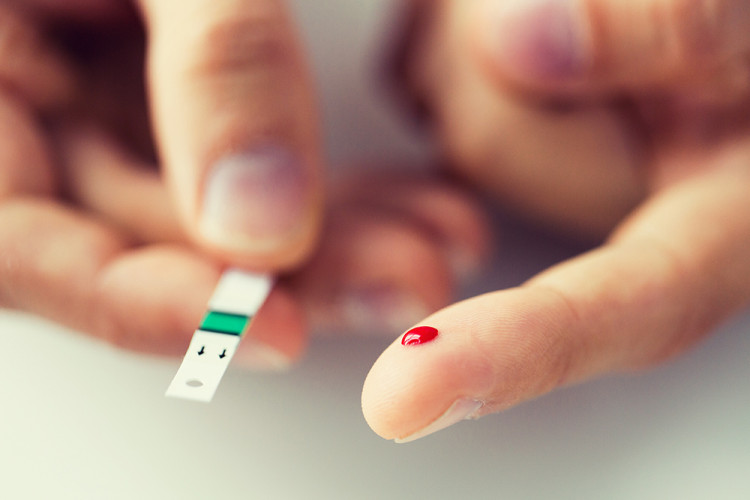
–í—ä–Ņ—Ä–Ķ–ļ–ł —á–Ķ —ā–ĺ–≤–į –∑–į–Ī–ĺ–Ľ—Ź–≤–į–Ĺ–Ķ –≤–Ķ—á–Ķ —Ā–Ķ –Ņ—Ä–Ķ–≤—ä—Ä–Ĺ–į –≤ —Ā—ä—Č–ł–Ĺ—Ā–ļ–į –Ņ–į–Ĺ–ī–Ķ–ľ–ł—Ź, —ā–ĺ –Ķ –Ķ–ī–Ĺ–ĺ —Ö—Ä–ĺ–Ĺ–ł—á–Ĺ–ĺ –Ĺ–Ķ–ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–∑–Ĺ–ĺ –∑–į–Ī–ĺ–Ľ—Ź–≤–į–Ĺ–Ķ –ł –Ī–Ľ–į–≥–ĺ–ī–į—Ä–Ķ–Ĺ–ł–Ķ –Ĺ–į –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł—ā–Ķ –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź –≤ –ľ–Ķ–ī–ł—Ü–ł–Ĺ–į—ā–į –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ł—ā–Ķ —Ā —ā–į–∑–ł –ī–ł–į–≥–Ĺ–ĺ–∑–į –≤–Ķ—á–Ķ –ľ–ĺ–≥–į—ā –ī–į –∂–ł–≤–Ķ—Ź—ā —ā–ĺ–Ľ–ļ–ĺ–≤–į, –ļ–ĺ–Ľ–ļ–ĺ—ā–ĺ –ł –∑–ī—Ä–į–≤–ł—ā–Ķ —Ö–ĺ—Ä–į. –ü–ĺ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł –ī–į–Ĺ–Ĺ–ł –ĺ—ā –ī–ł–į–Ī–Ķ—ā –Ī–ĺ–Ľ–Ķ–ī—É–≤–į—ā 425 –ľ–ł–Ľ–ł–ĺ–Ĺ–į –ī—É—ą–ł –≤ —Ü–Ķ–Ľ–ł—Ź —Ā–≤—Ź—ā. –õ–ĺ—ą–ĺ—ā–ĺ –Ķ, —á–Ķ –ļ—ä–ľ 2045 –≥. –Ņ–ĺ –Ņ—Ä–ĺ–≥–Ĺ–ĺ–∑–ł –Ĺ–į —Ā–Ņ–Ķ—Ü–ł–į–Ľ–ł—Ā—ā–ł—ā–Ķ —ā–į–∑–ł —Ü–ł—Ą—Ä–į —Č–Ķ –Ĺ–į—Ä–į—Ā–Ĺ–Ķ –ī–ĺ 736 –ľ–ł–Ľ–ł–ĺ–Ĺ–į! –ö–į–ļ –≤—Ā—ä—Č–Ĺ–ĺ—Ā—ā –∂–ł–≤–Ķ—Ź—ā –≤ –ī–Ĺ–Ķ—ą–Ĺ–ĺ –≤—Ä–Ķ–ľ–Ķ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ł—ā–Ķ —Ā –ī–ł–į–Ī–Ķ—ā?¬†
–°–Ņ–Ķ—Ü–ł–į–Ľ–ł—Ā—ā–ł—ā–Ķ –ļ–į–∑–≤–į—ā, —á–Ķ –Ķ –≤ —Ā–ł–Ľ–į ‚Äú–Ņ—Ä–į–≤–ł–Ľ–ĺ—ā–ĺ –Ĺ–į –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ–į—ā–į‚ÄĚ. –ö–ĺ–Ķ—ā–ĺ –≤ —Ā–Ľ—É—á–į—Ź –ĺ–∑–Ĺ–į—á–į–≤–į, —á–Ķ —Ā–į–ľ–ĺ 50% –ĺ—ā —Ö–ĺ—Ä–į—ā–į —Ā –ī–ł–į–Ī–Ķ—ā –∑–Ĺ–į—Ź—ā –∑–į —Ā–≤–ĺ—Ź—ā–į –ī–ł–į–≥–Ĺ–ĺ–∑–į, –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ–į—ā–į –ĺ—ā —ā—Ź—Ö —Ā–į –Ĺ–į —ā–Ķ—Ä–į–Ņ–ł—Ź –ł –Ķ–ī–≤–į 50% –ĺ—ā —ā–į–∑–ł –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ–į —Ā–Ķ –Ľ–Ķ–ļ—É–≤–į—ā –Ķ—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ. –Ě–į–Ļ-–Ĺ–Ķ–Ņ—Ä–ł—Ź—ā–Ĺ–ĺ—ā–ĺ –Ķ, —á–Ķ –ľ–Ĺ–ĺ–≥–ĺ –ĺ—ā –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ł—ā–Ķ —Ā–Ķ –ĺ—ā–ļ–į–∑–≤–į—ā –ĺ—ā –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ, –≤ —ā.—á. –ł –∑–į—Ä–į–ī–ł –ĺ—Ā—ā–į—Ä–Ķ–Ľ–ł—ā–Ķ –Ņ—Ä–Ķ–ī—Ā—ā–į–≤–ł, –∑–į–Ī–Ľ—É–ī–ł –ł –Ĺ–Ķ–Ņ–ĺ–∑–Ĺ–į–≤–į–Ĺ–Ķ –Ĺ–į –Ĺ–ĺ–≤–ł—ā–Ķ —Ā—Ä–Ķ–ī—Ā—ā–≤–į, –ĺ–Ī–Ľ–Ķ–ļ—á–į–≤–į—Č–ł –∂–ł–≤–ĺ—ā–į –ł–ľ.¬†
‚Äú–ó–į–ī—Ā—ā–ĺ–ľ–į—ą–Ĺ–į—ā–į –∂–Ľ–Ķ–∑–į –Ĺ–į –∑–ī—Ä–į–≤–ł—Ź —á–ĺ–≤–Ķ–ļ –ł–∑—Ä–į–Ī–ĺ—ā–≤–į —Ö–ĺ—Ä–ľ–ĺ–Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ. –Ę–ĺ–Ļ –≤—ä–∑–ī–Ķ–Ļ—Ā—ā–≤–į –Ĺ–į —Ä–Ķ—Ü–Ķ–Ņ—ā–ĺ—Ä–ł—ā–Ķ –Ĺ–į –Ņ–ĺ–≤—ä—Ä—Ö–Ĺ–ĺ—Ā—ā—ā–į –Ĺ–į –ļ–Ľ–Ķ—ā–ļ–ł—ā–Ķ –ł –Ņ–ĺ–∑–≤–ĺ–Ľ—Ź–≤–į –Ĺ–į –≥–Ľ—é–ļ–ĺ–∑–į—ā–į –ī–į –Ņ—Ä–ĺ–Ĺ–ł–ļ–Ĺ–Ķ –≤—ä—ā—Ä–Ķ –≤ –ļ–Ľ–Ķ—ā–ļ–ł—ā–Ķ, –į –Ĺ–Ķ –ī–į —Ā–Ķ –∑–į–ī—ä—Ä–∂–į –≤ –ļ—Ä—ä–≤—ā–į, –ļ–ĺ–Ķ—ā–ĺ –Ī–ł –Ī–ł–Ľ–ĺ –ĺ–Ņ–į—Ā–Ĺ–ĺ –∑–į –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į‚ÄĚ. –Ę–ĺ–≤–į –Ņ–ĺ—Ź—Ā–Ĺ—Ź–≤–į –Ņ—Ä–ĺ—Ą. –ú–į–ī—Ā –ö—Ä–ĺ—Ā–≥—ä—Ä –Ę–ĺ–ľ–Ņ—Ā—ä–Ĺ, –ī.–ľ.–Ĺ., –ĺ—ā –£–Ĺ–ł–≤–Ķ—Ä—Ā–ł—ā–Ķ—ā–į –≤ –ö–ĺ–Ņ–Ķ–Ĺ—Ö–į–≥–Ķ–Ĺ, –ł–∑–Ņ—ä–Ľ–Ĺ–ł—ā–Ķ–Ľ–Ķ–Ĺ –≤–ł—Ü–Ķ–Ņ—Ä–Ķ–∑–ł–ī–Ķ–Ĺ—ā –ł —Ä—ä–ļ–ĺ–≤–ĺ–ī–ł—ā–Ķ–Ľ –Ĺ–į –Ĺ–į—É—á–Ĺ–ĺ—ā–ĺ –Ņ–ĺ–ī—Ä–į–∑–ī–Ķ–Ľ–Ķ–Ĺ–ł–Ķ –Ĺ–į ‚Äú–Ě–ĺ–≤–ĺ –Ě–ĺ—Ä–ī–ł—Ā–ļ‚ÄĚ. –ü—Ä–ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ł—ā–Ķ —Ā –ī–ł–į–Ī–Ķ—ā –Ņ—ä—Ä–≤–ł —ā–ł–Ņ –≤—ä–ĺ–Ī—Č–Ķ –Ĺ–Ķ —Ā–Ķ –ł–∑—Ä–į–Ī–ĺ—ā–≤–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ, –Ņ—Ä–ĺ–ī—ä–Ľ–∂–į–≤–į –Ņ—Ä–ĺ—Ą. –Ę–ĺ–ľ–Ņ—Ā—ä–Ĺ. –Ě–ĺ –Ņ—Ä–ł –ī–ł–į–Ī–Ķ—ā –≤—ā–ĺ—Ä–ł —ā–ł–Ņ –≤—Ā–ł—á–ļ–ĺ –Ķ –ľ–į–Ľ–ļ–ĺ –Ņ–ĺ-—Ā–Ľ–ĺ–∂–Ĺ–ĺ. –ě—Ä–≥–į–Ĺ–ł–∑–ľ—ä—ā –ł–∑—Ä–į–Ī–ĺ—ā–≤–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ, –Ĺ–ĺ –Ĺ–Ķ–≥–ĺ–≤–į—ā–į –ļ–ĺ–Ĺ—Ü–Ķ–Ĺ—ā—Ä–į—Ü–ł—Ź –Ĺ–Ķ –Ķ –ī–ĺ—Ā—ā–į—ā—ä—á–Ĺ–į. –ě—Ā–≤–Ķ–Ĺ —ā–ĺ–≤–į –Ņ—Ä–ł –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ł—ā–Ķ —Ā—ä—Ā –∑–į—Ö–į—Ä–Ķ–Ĺ –ī–ł–į–Ī–Ķ—ā 2 —ā–ł–Ņ —Ā–Ķ —Ä–į–∑–≤–ł–≤–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–ĺ–≤–į —Ä–Ķ–∑–ł—Ā—ā–Ķ–Ĺ—ā–Ĺ–ĺ—Ā—ā. –Ę–ĺ–≤–į –Ķ —Ā—ä—Ā—ā–ĺ—Ź–Ĺ–ł–Ķ, –Ņ—Ä–ł –ļ–ĺ–Ķ—ā–ĺ —Ä–Ķ—Ü–Ķ–Ņ—ā–ĺ—Ä–ł –Ĺ–į –Ņ–ĺ–≤—ä—Ä—Ö–Ĺ–ĺ—Ā—ā—ā–į –Ĺ–į –ļ–Ľ–Ķ—ā–ļ–ł—ā–Ķ –Ĺ–Ķ —Ä–Ķ–į–≥–ł—Ä–į—ā –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–į, –Ņ–ĺ—Ä–į–ī–ł –ļ–ĺ–Ķ—ā–ĺ —ā–ĺ–Ļ —Ä–į–Ī–ĺ—ā–ł –Ĺ–Ķ–Ķ—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ. –ó–į—Č–ĺ —Ö–ĺ—Ä–į—ā–į –∑–į–Ī–ĺ–Ľ—Ź–≤–į—ā –ĺ—ā –ī–ł–į–Ī–Ķ—ā?¬†
–ó–į—Ö–į—Ä–Ĺ–ł—Ź—ā –ī–ł–į–Ī–Ķ—ā 1-–≤–ł —ā–ł–Ņ —Ā–Ķ —Ā—Ä–Ķ—Č–į –ľ–Ĺ–ĺ–≥–ĺ –Ņ–ĺ-—Ä—Ź–ī–ļ–ĺ - 6 –ī–ĺ 10% –ĺ—ā –≤—Ā–ł—á–ļ–ł —Ā–Ľ—É—á–į–ł. –Ę–ĺ–Ļ –∑–į—Ā—Ź–≥–į –Ĺ–į–Ļ-—á–Ķ—Ā—ā–ĺ –ī–Ķ—Ü–į—ā–į –ł –ľ–Ľ–į–ī–ł—ā–Ķ —Ö–ĺ—Ä–į –ī–ĺ 35 –≥–ĺ–ī–ł–Ĺ–ł –ł —Ā–Ķ –ĺ—ā–Ĺ–į—Ā—Ź –ļ—ä–ľ –į–≤—ā–ĺ–ł–ľ—É–Ĺ–Ĺ–ł—ā–Ķ –∑–į–Ī–ĺ–Ľ—Ź–≤–į–Ĺ–ł—Ź. –ü—Ä–ł —ā–Ķ–∑–ł –Ī–ĺ–Ľ–Ĺ–ł —Ā–Ķ —Ā–Ľ—É—á–≤–į —Ā–Ķ—Ä–ł–ĺ–∑–Ķ–Ĺ —Ā—Ä–ł–≤ –≤ –ł–ľ—É–Ĺ–Ĺ–į—ā–į —Ā–ł—Ā—ā–Ķ–ľ–į –ł —ā—Ź –∑–į–Ņ–ĺ—á–≤–į –ī–į —Ä–į–∑—Ä—É—ą–į–≤–į —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–ł—ā–Ķ –Ī–Ķ—ā–į-–ļ–Ķ—ā–ļ–ł –Ĺ–į –∑–į–ī—Ā—ā–ĺ–ľ–į—ą–Ĺ–į—ā–į –∂–Ľ–Ķ–∑–į, –ĺ—ā–≥–ĺ–≤–į—Ä—Ź—Č–į –∑–į –ł–∑—Ä–į–Ī–ĺ—ā–ļ–į—ā–į –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–į. –Ě–į —ā–į–ļ–ł–≤–į –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ł –ī–ĺ –∂–ł–≤–ĺ—ā —Ā–į –ł–ľ –Ĺ—É–∂–Ĺ–ł –ł–Ĺ–∂–Ķ–ļ—Ü–ł–ł —Ā —ā–ĺ–∑–ł —Ö–ĺ—Ä–ľ–ĺ–Ĺ. –ü–Ķ—ā —Ā–į –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–ł—ā–Ķ —Ä–ł—Ā–ļ–ĺ–≤–ł —Ą–į–ļ—ā–ĺ—Ä–ł –∑–į –ī–ł–į–Ī–Ķ—ā 2 —ā–ł–Ņ: –Ĺ–į—Ā–Ľ–Ķ–ī—Ā—ā–≤–Ķ–Ĺ–ĺ—Ā—ā, –Ĺ–Ķ–ī–ĺ—Ā—ā–ł–≥ –Ĺ–į —Ą–ł–∑–ł—á–Ķ—Ā–ļ–į –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā, –Ĺ–į–ī–Ĺ–ĺ—Ä–ľ–Ķ–Ĺ–ĺ —ā–Ķ–≥–Ľ–ĺ, –Ĺ–Ķ–∑–ī—Ä–į–≤–ĺ—Ā–Ľ–ĺ–≤–Ĺ–ĺ —Ö—Ä–į–Ĺ–Ķ–Ĺ–Ķ –ł –Ĺ–į–Ņ—Ä–Ķ–ī–Ĺ–į–Ľ–į –≤—ä–∑—Ä–į—Ā—ā.¬†
‚Äú–Ě–Ķ–Ņ—Ä–į–≤–ł–Ľ–Ĺ–ĺ—ā–ĺ —Ö—Ä–į–Ĺ–Ķ–Ĺ–Ķ –Ķ –≤–ĺ–ī–Ķ—Č–į –Ņ—Ä–ł—á–ł–Ĺ–į –∑–į —Ä–į–∑–≤–ł—ā–ł–Ķ –Ĺ–į –Ķ–Ņ–ł–ī–Ķ–ľ–ł—Ź—ā–į –ĺ—ā –ī–ł–į–Ī–Ķ—ā –≤ —Ā–≤–Ķ—ā–į‚ÄĚ, –ļ–į–∑–≤–į –Ņ—Ä–ĺ—Ą. –Ę–ĺ–ľ–Ņ—Ā—ä–Ĺ. - –ö–ĺ–≥–į—ā–ĺ —á–ĺ–≤–Ķ–ļ —Ā–Ķ –ī–≤–ł–∂–ł –ľ–į–Ľ–ļ–ĺ, —Ź–ī–Ķ –ľ–Ĺ–ĺ–≥–ĺ –ł –Ĺ–į–Ī–Ľ—Ź–≥–į –Ĺ–į –Ī—ä—Ä–∑–ł—ā–Ķ –≤—ä–≥–Ľ–Ķ—Ö–ł–ī—Ä–į—ā–ł (—Ā–Ľ–į–ī–ļ–ł—ą–ł, —ā–Ķ—Ā—ā–Ķ–Ĺ–ł –ł–∑–ī–Ķ–Ľ–ł—Ź, —Ą–į—Ā—ā —Ą—É–ī), —Ā–Ķ –Ņ–ĺ—Ź–≤—Ź–≤–į –ł–∑–Ľ–ł—ą—ä–ļ –ĺ—ā –ľ–į—Ā—ā–Ĺ–į —ā—ä–ļ–į–Ĺ. –ó–į—ā–Ľ—ä—Ā—ā—Ź–≤–į–Ĺ–Ķ—ā–ĺ –≤–ĺ–ī–ł –ī–ĺ –Ĺ–į—Ä—É—ą–į–≤–į–Ĺ–Ķ –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–ĺ–≤–į—ā–į –ĺ–Ī–ľ—Ź–Ĺ–į. –ź–ļ–ĺ –ĺ—Ā–≤–Ķ–Ĺ —ā–ĺ–≤–į –ł–ľ–į –ł –Ĺ–į—Ā–Ľ–Ķ–ī—Ā—ā–≤–Ķ–Ĺ —Ą–į–ļ—ā–ĺ—Ä, —ā–ĺ –∑–į—Ö–į—Ä–Ĺ–ł—Ź—ā –ī–ł–į–Ī–Ķ—ā 2-—Ä–ł —ā–ł–Ņ –ľ–ĺ–∂–Ķ –ī–į —Ā–Ķ —Ä–į–∑–≤–ł–≤–į –≤ –Ņ—Ä–ĺ–ī—ä–Ľ–∂–Ķ–Ĺ–ł–Ķ –Ĺ–į 5 –ī–ĺ 15 –≥–ĺ–ī–ł–Ĺ–ł.‚Ä̬†
‚Äú–ü—Ä–ł –ī–ł–į–Ī–Ķ—ā 2-—Ä–ł —ā–ł–Ņ –ł–ľ–į –Ĺ—Ź–ļ–ĺ–Ľ–ļ–ĺ —Ā—ā–į–ī–ł—Ź –Ĺ–į –Ī–ĺ–Ľ–Ķ—Ā—ā—ā–į, –ļ–į—ā–ĺ –∑–į –≤—Ā–Ķ–ļ–ł –ĺ—ā —ā—Ź—Ö –Ķ –Ņ—Ä–Ķ–ī–≤–ł–ī–Ķ–Ĺ–į –ĺ—ā–ī–Ķ–Ľ–Ĺ–į —ā–į–ļ—ā–ł–ļ–į –Ĺ–į –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ - –ĺ–Ī—Ź—Ā–Ĺ—Ź–≤–į –Ņ—Ä–ĺ—Ą. –°—ā–ł–≤—ä–Ĺ –ď–ĺ—Ą, –ī.–ľ.–Ĺ., —á–Ľ–Ķ–Ĺ –Ĺ–į –Ī—Ä–ł—ā–į–Ĺ—Ā–ļ–ł—Ź –ö—Ä–į–Ľ—Ā–ļ–ł –ļ–ĺ–Ľ–Ķ–∂ –Ĺ–į –Ľ–Ķ–ļ–į—Ä–ł—ā–Ķ, –ī–ł—Ä–Ķ–ļ—ā–ĺ—Ä –Ņ–ĺ –ľ–Ķ–ī–ł—Ü–ł–Ĺ–į –Ĺ–į –Ķ–ī–Ĺ–į –ĺ—ā –Ĺ–į–Ļ-–≥–ĺ–Ľ–Ķ–ľ–ł—ā–Ķ –≤ —Ā–≤–Ķ—ā–į –ļ–ĺ–ľ–Ņ–į–Ĺ–ł–ł –Ņ–ĺ –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī—Ā—ā–≤–ĺ –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ. - –í —Ā–į–ľ–ĺ—ā–ĺ –Ĺ–į—á–į–Ľ–ĺ, –≤ —Ā—ā–į–ī–ł—Ź –Ņ—Ä–Ķ–ī–ł–į–Ī–Ķ—ā, –Ĺ–į –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ł—ā–Ķ —Ā–Ķ –ī–į–≤–į—ā –Ņ—Ä–Ķ–Ņ–ĺ—Ä—ä–ļ–ł –ī–į –Ĺ–ĺ—Ä–ľ–į–Ľ–ł–∑–ł—Ä–į—ā —ā–Ķ–≥–Ľ–ĺ—ā–ĺ —Ā–ł –ł –ī–į –∑–į—Ā–ł–Ľ—Ź—ā —Ą–ł–∑–ł—á–Ķ—Ā–ļ–į—ā–į –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā. –í –Ĺ–į—á–į–Ľ–Ĺ–ł—Ź –Ķ—ā–į–Ņ —ā–ĺ–≤–į –ľ–ĺ–∂–Ķ –ī–į —Ā–Ķ –ĺ–ļ–į–∂–Ķ –ī–ĺ—Ā—ā–į—ā—ä—á–Ĺ–ĺ –∑–į –Ĺ–ĺ—Ä–ľ–į–Ľ–ł–∑–ł—Ä–į–Ĺ–Ķ –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–ĺ–≤–į—ā–į –ĺ–Ī–ľ—Ź–Ĺ–į –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į. –ź–ļ–ĺ —ā–Ķ–∑–ł –ľ–Ķ—Ä–ļ–ł –Ĺ–Ķ —Ā—ā–ł–≥–Ĺ–į—ā, —Ā–Ķ –Ĺ–į–∑–Ĺ–į—á–į–≤–į—ā –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ł –ĺ—ā 1-–≤–į –Ľ–ł–Ĺ–ł—Ź –∑–į –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –Ĺ–į –ī–ł–į–Ī–Ķ—ā–į. –Ę–Ķ–∑–ł –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–į –Ņ–ĺ–ľ–į–≥–į—ā –ī–į —Ā–Ķ –į–ļ—ā–ł–≤–ł–∑–ł—Ä–į –ł–∑—Ä–į–Ī–ĺ—ā–ļ–į—ā–į –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ, –ī–į —Ā–Ķ –Ņ–ĺ–≤–ł—ą–ł —á—É–≤—Ā—ā–≤–ł—ā–Ķ–Ľ–Ĺ–ĺ—Ā—ā—ā–į –Ĺ–į —ā—ä–ļ–į–Ĺ–ł—ā–Ķ –ļ—ä–ľ –Ĺ–Ķ–≥–ĺ –ł –ī–į —Ā–Ķ —Ā–≤–į–Ľ—Ź—ā –ł–∑–Ľ–ł—ą–Ĺ–ł—ā–Ķ –ļ–ł–Ľ–ĺ–≥—Ä–į–ľ–ł. –ź–ļ–ĺ –ĺ–Ī–į—á–Ķ –Ī–ĺ–Ľ–Ĺ–ł—Ź—ā –ł –Ĺ–Ķ–≥–ĺ–≤–ł—Ź—ā –Ľ–Ķ–ļ—É–≤–į—Č –Ľ–Ķ–ļ–į—Ä –Ĺ–Ķ —É—Ā–Ņ—Ź–≤–į—ā –ī–į –Ĺ–ĺ—Ä–ľ–į–Ľ–ł–∑–ł—Ä–į—ā –Ĺ–ł–≤–ĺ—ā–ĺ –Ĺ–į –≥–Ľ—é–ļ–ĺ–∑–į –≤ –ļ—Ä—ä–≤—ā–į –ł–Ľ–ł —ā–į–ļ—ä–≤ –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ –≤—ä–∑–Ĺ–ł–ļ–Ĺ–Ķ —Ā –≤—Ä–Ķ–ľ–Ķ—ā–ĺ, —Ā–Ņ–ĺ—Ä–Ķ–ī –Ņ—Ä–ĺ–≥—Ä–Ķ—Ā–ł—Ä–į–Ĺ–Ķ—ā–ĺ –Ĺ–į –Ī–ĺ–Ľ–Ķ—Ā—ā—ā–į –Ľ–Ķ–ļ–į—Ä–ł—ā–Ķ –Ņ—Ä–Ķ–ľ–ł–Ĺ–į–≤–į—ā –ļ—ä–ľ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ł –ĺ—ā 2-—Ä–į –Ľ–ł–Ĺ–ł—Ź. –Ę—É–ļ –≤–Ķ—á–Ķ —Ā—ā–į–≤–į –≤—ä–Ņ—Ä–ĺ—Ā –∑–į –ł–Ĺ–∂–Ķ–ļ—Ü–ł–ł –ł–Ĺ—Ā—É–Ľ–ł–Ĺ. –ė–ľ–į–Ļ—ā–Ķ –Ņ—Ä–Ķ–ī–≤–ł–ī, —á–Ķ —Ā—ä—Č–Ķ—Ā—ā–≤—É–≤–į—ā –ī–≤–į –≤–ł–ī–į. –Ě–į –Ņ–ĺ-—Ä–į–Ĺ–Ķ–Ĺ –Ķ—ā–į–Ņ –ľ–ĺ–∂–Ķ –Ī–ł –Ķ –ī–ĺ—Ā—ā–į—ā—ä—á–Ķ–Ĺ —ā.–Ĺ–į—Ä. –Ī–į–∑–į–Ľ–Ķ–Ĺ –ł–Ĺ—Ā—É–Ľ–ł–Ĺ - —ā–ĺ–Ļ –ĺ—Ā–ł–≥—É—Ä—Ź–≤–į –Ī–į–∑–ĺ–≤–ĺ—ā–ĺ –Ĺ–ł–≤–ĺ –Ĺ–į —Ö–ĺ—Ä–ľ–ĺ–Ĺ–į –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į. –Ę–į–ļ–ł–≤–į –ł–Ĺ–∂–Ķ–ļ—Ü–ł–ł —Ā–Ķ –Ņ–ĺ—Ā—ā–į–≤—Ź—ā –≤–Ķ–ī–Ĺ—ä–∂ –Ĺ–į 18 –ī–ĺ 24 —á–į—Ā–į, –Ĺ–ĺ –Ņ—Ä–ł –Ĺ–ĺ–≤–ł—ā–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ł —ā–ĺ–∑–ł –Ņ–Ķ—Ä–ł–ĺ–ī –Ķ –Ņ–ĺ-–≥–ĺ–Ľ—Ź–ľ. –Ě–ĺ–≤–ł—ā–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ł –ĺ—Ā–ł–≥—É—Ä—Ź–≤–į—ā –Ī–į–∑–ĺ–≤–ĺ –Ĺ–ł–≤–ĺ –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–į –∑–į 40-42 —á–į—Ā–į. –ė –≤–Ķ—á–Ķ –Ĺ–į –Ņ–ĺ-–ļ—ä—Ā–Ĺ–ł —Ā—ā–į–ī–ł–ł –ļ—ä–ľ –Ī–į–∑–į–Ľ–Ĺ–ł—Ź —Ā–Ķ –ī–ĺ–Ī–į–≤—Ź –ł —ā.–Ĺ–į—Ä. –ł–Ĺ—Ā—É–Ľ–ł–Ĺ –∑–į –ļ—Ä–į—ā–ļ–ĺ –ī–Ķ–Ļ—Ā—ā–≤–ł–Ķ. –Ę–ĺ–Ļ —ā—Ä—Ź–Ī–≤–į –ī–į —Ā–Ķ –Ņ–ĺ—Ā—ā–į–≤—Ź –≤—ä–≤ —Ą–ĺ—Ä–ľ–į—ā–į –Ĺ–į –ł–Ĺ–∂–Ķ–ļ—Ü–ł–ł –Ņ—Ä–Ķ–ī–ł –≤—Ā–Ķ–ļ–ł –Ņ—Ä–ł–Ķ–ľ –Ĺ–į —Ö—Ä–į–Ĺ–į –≤ –∑–į–≤–ł—Ā–ł–ľ–ĺ—Ā—ā –ĺ—ā –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ—ā–ĺ –Ĺ–į —Ā—ä–ī—ä—Ä–∂–į—Č–ł—ā–Ķ —Ā–Ķ –≤ –Ĺ–Ķ—Ź –≤—ä–≥–Ľ–Ķ—Ö–ł–ī—Ä–į—ā–ł‚ÄĚ, –ī–ĺ–Ņ—ä–Ľ–≤–į –Ņ—Ä–ĺ—Ą. –ď–ĺ—Ą.
–ü—Ä–ĺ–Ī–ł–≤–ł –≤ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ—ā–ĺ –Ĺ–į –∑–į—Ö–į—Ä–Ĺ–ł—Ź –ī–ł–į–Ī–Ķ—ā¬†–ü—Ä–ĺ–Ī–ł–≤ –Ņ—ä—Ä–≤–ł: –Ě–Ķ–ī–ĺ–Ņ—É—Ā–ļ–į–Ĺ–Ķ –Ĺ–į —Ö–ł–Ņ–ĺ–≥–Ľ–ł–ļ–Ķ–ľ–ł—Ź
‚Äú–ē–ī–ł–Ĺ –ĺ—ā –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–ł—ā–Ķ –Ņ—Ä–ĺ–Ī–Ľ–Ķ–ľ–ł –ł —Ā—ā—Ä–į—Ö–ĺ–≤–Ķ, –∑–į—Ä–į–ī–ł –ļ–ĺ–ł—ā–ĺ –Ī–ĺ–Ľ–Ĺ–ł—ā–Ķ —Ā–Ķ –ĺ—ā–ļ–į–∑–≤–į—ā –ĺ—ā –Ņ—ä–Ľ–Ĺ–ĺ—Ü–Ķ–Ĺ–Ĺ–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ, —ā–ĺ–≤–į –Ķ —Ā—ā—Ä–į—Ö—ä—ā –ĺ—ā —Ö–ł–Ņ–ĺ–≥–Ľ–ł–ļ–Ķ–ľ–ł—Ź. –Ę.–Ķ. –ļ—Ä–ł—ā–ł—á–Ĺ–ĺ –Ņ–ĺ–Ĺ–ł–∂–į–≤–į–Ĺ–Ķ –Ĺ–ł–≤–ĺ—ā–ĺ –Ĺ–į –≥–Ľ—é–ļ–ĺ–∑–į –≤ –ļ—Ä—ä–≤—ā–į (—ā–ĺ–≤–į –Ķ –≤—ä–∑–ľ–ĺ–∂–Ĺ–ĺ –Ņ—Ä–ł –Ņ—Ä–Ķ–ī–ĺ–∑–ł—Ä–į–Ĺ–Ķ –Ĺ–į –∑–į—Ö–į—Ä–ĺ–Ņ–ĺ–Ĺ–ł–∂–į–≤–į—Č–ł—ā–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ł, –ī—ä–Ľ–≥–ł –Ņ–Ķ—Ä–ł–ĺ–ī–ł –ľ–Ķ–∂–ī—É –ĺ—ā–ī–Ķ–Ľ–Ĺ–ł—ā–Ķ —Ö—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź –ł —ā.–Ĺ.)‚ÄĚ, —Ä–į–∑–ļ–į–∑–≤–į –Ņ—Ä–ĺ—Ą. –ď–ĺ—Ą.¬†
–ü—Ä–ł —Ö–ł–Ņ–ĺ–≥–Ľ–ł–ļ–Ķ–ľ–ł—Ź —ā—ä–ļ–į–Ĺ–ł—ā–Ķ –ł –ĺ—Ä–≥–į–Ĺ–ł—ā–Ķ –Ĺ–Ķ –Ņ–ĺ–Ľ—É—á–į–≤–į—ā –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—ā–ĺ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –Ķ–Ĺ–Ķ—Ä–≥–ł—Ź –∑–į —Ā–≤–ĺ–ł—ā–Ķ —Ą—É–Ĺ–ļ—Ü–ł–ł. –ź —ā–ĺ–≤–į –Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–į–≥–į —ā–Ķ–∂–ļ–ł –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź, –Ņ–ĺ—á—ā–ł –ī–ĺ –ł–Ĺ—Ą–į—Ä–ļ—ā, —É–≤—Ä–Ķ–∂–ī–į–Ĺ–Ķ –Ĺ–į –ľ–ĺ–∑—ä–ļ–į –ł –ļ–ĺ–ľ–į. –ó–į—ā–ĺ–≤–į –≤ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ĺ –≤—Ä–Ķ–ľ–Ķ –Ķ–ļ—Ā–Ņ–Ķ—Ä—ā–ł—ā–Ķ –Ņ–ĺ—Ā–ĺ—á–≤–į—ā –ļ–į—ā–ĺ –≤–į–∂–Ķ–Ĺ –Ņ—Ä–ĺ–Ī–ł–≤ –Ņ–ĺ—Ź–≤—Ź–≤–į–Ĺ–Ķ—ā–ĺ –Ĺ–į –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ł, –Ņ—Ä–Ķ–ī–Ņ–į–∑–≤–į—Č–ł –ĺ—ā –ĺ–Ņ–į—Ā–Ĺ–ĺ —Ā–Ņ–į–ī–į–Ĺ–Ķ –≤ –Ĺ–ł–≤–ĺ—ā–ĺ –Ĺ–į –≥–Ľ—é–ļ–ĺ–∑–į—ā–į.¬†
‚Äú–†–į–∑—Ä–į–Ī–ĺ—ā–ļ–į—ā–į –Ĺ–į —ā–Ķ–∑–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā–ł –ĺ—ā–Ĺ–Ķ –ī—ä–Ľ–≥–ł –≥–ĺ–ī–ł–Ĺ–ł –ł –≤ –ļ—Ä–į–Ļ–Ĺ–į —Ā–ľ–Ķ—ā–ļ–į —É—á–Ķ–Ĺ–ł—ā–Ķ —Ā—ä–∑–ī–į–ī–ĺ—Ö–į —É–Ĺ–ł–ļ–į–Ľ–Ĺ–ĺ —Ā—ä–Ķ–ī–ł–Ĺ–Ķ–Ĺ–ł–Ķ, –ļ–ĺ–Ķ—ā–ĺ —Ā–Ķ –ī—ä—Ä–∂–ł –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į –ļ–į—ā–ĺ –ī–ł—Ä–ł–≥–Ķ–Ĺ—ā, —É–Ņ—Ä–į–≤–Ľ—Ź–≤–į—Č —Ā–Ľ–ĺ–∂–Ķ–Ĺ –ľ–ĺ–Ľ–Ķ–ļ—É–Ľ—Ź—Ä–Ķ–Ĺ –ĺ—Ä–ļ–Ķ—Ā—ā—ä—Ä‚ÄĚ, –Ņ–ĺ—Ź—Ā–Ĺ—Ź–≤–į –Ņ—Ä–ĺ—Ą. –ú–į–ī—Ā –Ę–ĺ–ľ–Ņ—Ā—ä–Ĺ.¬†
–Ę–ĺ–≤–į –Ķ –ł–∑–ļ—É—Ā—ā–≤–Ķ–Ĺ–ĺ —Ā–ł–Ĺ—ā–Ķ–∑–ł—Ä–į–Ĺ –į–Ĺ–į–Ľ–ĺ–≥ –Ĺ–į —á–ĺ–≤–Ķ—ą–ļ–ł—Ź —Ö–ĺ—Ä–ľ–ĺ–Ĺ, –Ĺ–į—Ä–Ķ—á–Ķ–Ĺ –≥–Ľ—é–ļ–į–≥–ĺ–Ĺ–ĺ–Ņ–ĺ–ī–ĺ–Ī–Ķ–Ĺ –Ņ–Ķ–Ņ—ā–ł–ī-1. ‚Äú–£–ľ–Ĺ–ĺ—ā–ĺ‚ÄĚ –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–ĺ –Ķ —ā–į–ļ–į —É—Ā—ā—Ä–ĺ–Ķ–Ĺ–ĺ, —á–Ķ –Ņ—Ä–ł –Ņ–ĺ–≤–ł—ą–į–≤–į–Ĺ–Ķ –Ĺ–į –≥–Ľ—é–ļ–ĺ–∑–į—ā–į –≤ –ļ—Ä—ä–≤—ā–į –ĺ—ā–ļ–Ľ—é—á–≤–į –ł–∑—Ä–į–Ī–ĺ—ā–ļ–į—ā–į –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ... –Ę–į–ļ–į —Ā–Ķ –ł–∑–Ī—Ź–≥–≤–į —Ö–ł–Ņ–ĺ–≥–Ľ–ł–ļ–Ķ–ľ–ł—Ź—ā–į, —Ä–Ķ–≥—É–Ľ–ł—Ä–į–Ļ–ļ–ł –ĺ–Ī–ľ—Ź–Ĺ–į—ā–į –Ĺ–į –≤–Ķ—Č–Ķ—Ā—ā–≤–į—ā–į –ļ–į—ā–ĺ —Ü—Ź–Ľ–ĺ, –ĺ—Ā–ł–≥—É—Ä—Ź–≤–į–Ļ–ļ–ł —á—É–≤—Ā—ā–≤–ĺ—ā–ĺ –∑–į –∑–į—Ā–ł—ā–Ķ–Ĺ–ĺ—Ā—ā –ł –Ņ–ĺ–Ĺ–ł–∂–į–≤–į–Ĺ–Ķ –Ĺ–į —ā–Ķ–≥–Ľ–ĺ—ā–ĺ.¬†
–°—ä—Č–ĺ —ā–į–ļ–į —Ā–ļ–ĺ—Ä–ĺ—ą–Ĺ–ł –ł–∑—Ā–Ľ–Ķ–ī–≤–į–Ĺ–ł—Ź –Ņ–ĺ–ļ–į–∑–≤–į—ā, —á–Ķ —ā–ĺ–∑–ł —Ö–ĺ—Ä–ľ–ĺ–Ĺ –ľ–ĺ–∂–Ķ –ī–į –Ņ—Ä–ł—ā–Ķ–∂–į–≤–į –Ĺ–Ķ–≤—Ä–ĺ–Ņ—Ä–ĺ—ā–Ķ–ļ—ā–ĺ—Ä–Ĺ–ł –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ–ł –Ĺ–į –ī–Ķ–Ļ—Ā—ā–≤–ł–Ķ. –ó–į—ā–ĺ–≤–į –≤—ä–∑–Ĺ–į–ľ–Ķ—Ä—Ź–≤–į—ā –ī–į –≥–ĺ –ł–∑—É—á–į–≤–į—ā –ł –∑–į –Ī–ĺ—Ä–Ī–į —Ā –Ī–ĺ–Ľ–Ķ—Ā—ā—ā–į –Ĺ–į –ź–Ľ—Ü—Ö–į–Ļ–ľ–Ķ—Ä. ‚Äú–ö—ä–ľ —ā–ĺ–∑–ł –ľ–ĺ–ľ–Ķ–Ĺ—ā –ď–ü–ü-1 —Ā—ä—Č–Ķ—Ā—ā–≤—É–≤–į –≤—ä–≤ –≤–ł–ī –Ĺ–į –ł–Ĺ–∂–Ķ–ļ—Ü–ł–ł, –Ĺ–ĺ –Ĺ–ł–Ķ —Ā–ľ–Ķ –Ĺ–į –Ņ—Ä–į–≥–į –Ĺ–į –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī—Ā—ā–≤–ĺ—ā–ĺ –Ĺ–į —ā–ĺ–∑–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā –≤—ä–≤ –≤–ł–ī –Ĺ–į —ā–į–Ī–Ľ–Ķ—ā–ļ–ł‚ÄĚ, –ļ–į–∑–≤–į –Ņ—Ä–ĺ—Ą. –Ę–ĺ–ľ–Ņ—Ā—ä–Ĺ.
–ü—Ä–ĺ–Ī–ł–≤ –≤—ā–ĺ—Ä–ł: –ė–Ĺ–∂–Ķ–ļ—Ü–ł–ł —Ā –ł–Ĺ—Ā—É–Ľ–ł–Ĺ –≤–Ķ–ī–Ĺ—ä–∂ –≤ —Ā–Ķ–ī–ľ–ł—Ü–į—ā–į¬†
–Ę–ĺ–≤–į –Ķ –ĺ—Č–Ķ –Ķ–ī–Ĺ–ĺ –Ņ—Ä–Ķ–ī–ł–∑–≤–ł–ļ–į—ā–Ķ–Ľ—Ā—ā–≤–ĺ –≤ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ—ā–ĺ –Ĺ–į –ī–ł–į–Ī–Ķ—ā - –≤–ľ–Ķ—Ā—ā–ĺ —á–Ķ—Ā—ā–ł –ł–Ĺ–∂–Ķ–ļ—Ü–ł–ł, —ā–į–Ī–Ľ–Ķ—ā–ļ–ł. –Ě–ĺ —ā—É–ļ –ł–ľ–į —Ā–Ķ—Ä–ł–ĺ–∑–Ĺ–ł —ā—Ä—É–ī–Ĺ–ĺ—Ā—ā–ł: –Ĺ–į—ą–ł—Ź—ā –ĺ—Ä–≥–į–Ĺ–ł–∑—ä–ľ –Ķ —ā–į–ļ–į —É—Ā—ā—Ä–ĺ–Ķ–Ĺ, —á–Ķ –Ķ –ľ–Ĺ–ĺ–≥–ĺ —ā—Ä—É–ī–Ĺ–ĺ –ī–į —Ā–Ķ —Ā—ä—Ö—Ä–į–Ĺ–ł –≤ —Ü—Ź–Ľ–ĺ—Ā—ā –ł–Ĺ—Ā—É–Ľ–ł–Ĺ—ä—ā –Ņ—Ä–ł –Ņ–ĺ–Ņ–į–ī–į–Ĺ–Ķ –≤ —Ā—ā–ĺ–ľ–į—ą–Ĺ–ĺ-—á—Ä–Ķ–≤–Ĺ–ł—Ź —ā—Ä–į–ļ—ā. –°–Ľ–Ķ–ī –ī—ä–Ľ–≥–ĺ–≥–ĺ–ī–ł—ą–Ĺ–ł –ł–∑—Ā–Ľ–Ķ–ī–≤–į–Ĺ–ł—Ź –ĺ–Ī–į—á–Ķ —É—á–Ķ–Ĺ–ł—ā–Ķ —É—Ā–Ņ—Ź—Ö–į –ī–į –ĺ—ā–ļ—Ä–ł—Ź—ā —Ö–ł—ā—ä—Ä —Ö–ĺ–ī –ļ–į–ļ –ī–į –ī–ĺ—Ā—ā–į–≤—Ź—ā –≤ –ļ—Ä—ä–≤—ā–į –ď–ü–ü-1 –ĺ—ā —ā–į–Ī–Ľ–Ķ—ā–ļ–ł. –ó–į—ā–ĺ–≤–į –Ņ—Ä–ĺ–ī—ä–Ľ–∂–į–≤–į—ā –į–Ĺ–į–Ľ–ĺ–≥–ł—á–Ĺ–ł –Ķ–ļ—Ā–Ņ–Ķ—Ä–ł–ľ–Ķ–Ĺ—ā–ł –∑–į –ī–ĺ—Ā—ā–į–≤—Ź–Ĺ–Ķ –ł –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–į¬†
–í —Ā—ä—Č–ĺ—ā–ĺ –≤—Ä–Ķ–ľ–Ķ –ł–ľ–į –ł –≤–į—Ä–ł–į–Ĺ—ā, –ļ–ĺ–Ļ—ā–ĺ –ľ–ĺ–∂–Ķ –ī–į —Ā–Ķ –ĺ–ļ–į–∂–Ķ –ĺ—Č–Ķ –Ņ–ĺ-–ļ–ĺ–ľ—Ą–ĺ—Ä—ā–Ķ–Ĺ –ĺ—ā –Ķ–∂–Ķ–ī–Ĺ–Ķ–≤–Ĺ–ł—Ź –Ņ—Ä–ł–Ķ–ľ –Ĺ–į —ā–į–Ī–Ľ–Ķ—ā–ļ–ł. –°—ā–į–≤–į –ī—É–ľ–į –∑–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ–ĺ–≤–ł –ł–Ĺ–∂–Ķ–ļ—Ü–ł–ł, –Ĺ–ĺ —Ā–į–ľ–ĺ –≤–Ķ–ī–Ĺ—ä–∂ —Ā–Ķ–ī–ľ–ł—á–Ĺ–ĺ. –Ę–į–∑–ł —Ä–į–∑—Ä–į–Ī–ĺ—ā–ļ–į –≤–Ķ—á–Ķ –Ņ—Ä–Ķ–ľ–ł–Ĺ–į–≤–į 2-–ł—Ź —Ā—ā–į–ī–ł–Ļ –Ĺ–į –ļ–Ľ–ł–Ĺ–ł—á–Ĺ–ł—ā–Ķ –ł–∑—Ā–Ľ–Ķ–ī–≤–į–Ĺ–ł—Ź –ł —Č–Ķ —Ā—ā–į–Ĺ–Ķ –ī–ĺ—Ā—ā—ä–Ņ–Ĺ–į –∑–į –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ł—ā–Ķ –≤ –Ī–Ľ–ł–∑–ļ–ĺ –Ī—ä–ī–Ķ—Č–Ķ, —É–≤–Ķ—Ä—Ź–≤–į—ā –Ķ–ļ—Ā–Ņ–Ķ—Ä—ā–ł—ā–Ķ.
–ü—Ä–ĺ–Ī–ł–≤ —ā—Ä–Ķ—ā–ł: –ė–∑–ľ–Ķ—Ä–≤–į–Ĺ–Ķ –Ĺ–į –≥–Ľ—é–ļ–ĺ–∑–į—ā–į, –Ī–Ķ–∑ –ī–į —Ā–Ķ –ī—É–Ņ—á–ł –Ņ—Ä—ä—Ā—ā—ä—ā
–Ď–ĺ–Ľ–Ĺ–ł—ā–Ķ –∑–Ĺ–į—Ź—ā, —á–Ķ —ā—Ä—Ź–Ī–≤–į –ī–į —Ā–Ķ –Ī–ĺ—Ü–ļ–į—ā –ĺ—ā 5 –ī–ĺ 8 –Ņ—ä—ā–ł –Ĺ–į –ī–Ķ–Ĺ, –∑–į –ī–į –ļ–ĺ–Ĺ—ā—Ä–ĺ–Ľ–ł—Ä–į—ā –Ĺ–ł–≤–ĺ—ā–ĺ –Ĺ–į –≥–Ľ—é–ļ–ĺ–∑–į –≤ –ļ—Ä—ä–≤—ā–į. –í –ľ–Ĺ–ĺ–≥–ĺ —Ā—ā—Ä–į–Ĺ–ł –Ņ–ĺ —Ā–≤–Ķ—ā–į –ł–ľ–į –Ķ–ļ—Ā–Ņ–Ķ—Ä–ł–ľ–Ķ–Ĺ—ā–į–Ľ–Ĺ–ł —Ä–į–∑—Ä–į–Ī–ĺ—ā–ļ–ł –∑–į –Ņ–ĺ-–ľ–į–Ľ–ļ–ĺ —ā—Ä–į–≤–ľ–ł—Ä–į—Č–į –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–į. –Ě–ĺ –∑–į—Ā–Ķ–≥–į —Ā–į–ľ–ĺ –Ķ–ī–Ĺ–į —Ā–ł—Ā—ā–Ķ–ľ–į –∑–į –Ņ—Ä–ĺ—Ā–Ľ–Ķ–ī—Ź–≤–į–Ĺ–Ķ –Ĺ–ł–≤–ĺ—ā–ĺ –Ĺ–į –≥–Ľ—é–ļ–ĺ–∑–į—ā–į –Ķ –Ņ—Ä–Ķ–ľ–ł–Ĺ–į–Ľ–į –≤—Ā–ł—á–ļ–ł –ł–∑–Ņ–ł—ā–į–Ĺ–ł—Ź –ł –Ķ –ĺ—Ą–ł—Ü–ł–į–Ľ–Ĺ–ĺ —Ä–į–∑—Ä–Ķ—ą–Ķ–Ĺ–į –∑–į –Ņ—Ä–į–ļ—ā–ł–ļ—É–≤–į–Ĺ–Ķ –≤ —Ā–≤–Ķ—ā–į. –Ę—Ź —Ā–Ķ –Ĺ–į—Ä–ł—á–į FreeStyle Libre. –ü—Ä–Ķ–ī—Ā—ā–į–≤–Ľ—Ź–≤–į –ī–į—ā—á–ł–ļ, –ļ–ĺ–Ļ—ā–ĺ —Ā–Ķ –∑–į–ļ—Ä–Ķ–Ņ–≤–į –∑–į —Ä–į–ľ–ĺ—ā–ĺ –ł —Ā–Ķ —Ā–ľ–Ķ–Ĺ—Ź –≤–Ķ–ī–Ĺ—ä–∂ –Ĺ–į 14 –ī–Ĺ–ł. –ě—ā —ā–ĺ–∑–ł –ī–į—ā—á–ł–ļ –≤ –ļ–ĺ–∂–į—ā–į –Ĺ–į –ī—ä–Ľ–Ī–ĺ—á–ł–Ĺ–į –Ĺ–Ķ –Ņ–ĺ–≤–Ķ—á–Ķ –ĺ—ā 5 –ľ–ľ –≤–Ľ–ł–∑–į —ā—ä–Ĺ–ł—á—ä–ļ –Ķ–Ľ–Ķ–ļ—ā—Ä–ĺ–ī, –ļ–ĺ–Ļ—ā–ĺ –Ņ–ĺ—Ā—ā–ĺ—Ź–Ĺ–Ĺ–ĺ –ł–∑–ľ–Ķ—Ä–≤–į –Ĺ–ł–≤–ĺ—ā–ĺ –Ĺ–į –≥–Ľ—é–ļ–ĺ–∑–į—ā–į. –ü–į—Ü–ł–Ķ–Ĺ—ā—ä—ā –ł–Ľ–ł –Ľ–Ķ–ļ–į—Ä—Ź—ā –ľ–ĺ–≥–į—ā –ī–į –≤–ł–ī—Ź—ā –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ–ł—ā–Ķ –≤—ä–≤ –≤—Ā–Ķ–ļ–ł –Ķ–ī–ł–Ĺ –ľ–ĺ–ľ–Ķ–Ĺ—ā, –Ņ—Ä–ł–Ľ–į–≥–į–Ļ–ļ–ł —Ā–ļ–Ķ–Ĺ–Ķ—Ä –ļ—ä–ľ –ī–į—ā—á–ł–ļ–į.¬†
–ü—Ä–ĺ–Ī–ł–≤ —á–Ķ—ā–≤—ä—Ä—ā–ł: –ė–Ĺ—Ā—É–Ľ–ł–Ĺ–ĺ–≤–į –Ņ–ĺ–ľ–Ņ–į
–Ę–ĺ–≤–į —É—Ā—ā—Ä–ĺ–Ļ—Ā—ā–≤–ĺ –Ķ –Ņ—Ä–Ķ–ī–Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–ĺ –Ĺ–į –Ņ—ä—Ä–≤–ĺ –ľ—Ź—Ā—ā–ĺ –∑–į –Ņ–į—Ü–ł–Ķ–Ĺ—ā–ł —Ā –ī–ł–į–Ī–Ķ—ā 1-–≤–ł —ā–ł–Ņ, –∑–į –ļ–ĺ–ł—ā–ĺ –Ņ—Ä–ĺ–Ņ—É—Ā–ļ–į–Ĺ–Ķ—ā–ĺ –ī–ĺ—Ä–ł –Ĺ–į –Ķ–ī–Ĺ–į –ł–Ĺ–∂–Ķ–ļ—Ü–ł—Ź –ľ–ĺ–∂–Ķ –ī–į –ī–ĺ–≤–Ķ–ī–Ķ –ī–ĺ —ā–Ķ–∂–ļ–ł —É—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł—Ź. –ü–ĺ–ľ–Ņ–į—ā–į —Ā–Ķ –∑–į–ļ—Ä–Ķ–Ņ–≤–į –∑–į –ļ—Ä—ä—Ā—ā–į –ł –ĺ—Ā–ł–≥—É—Ä—Ź–≤–į –Ņ–ĺ–ī–į–≤–į–Ĺ–Ķ—ā–ĺ –Ĺ–į –ł–Ĺ—Ā—É–Ľ–ł–Ĺ –≤ –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—ā–ĺ –≤—Ä–Ķ–ľ–Ķ –ł –≤ –Ĺ—É–∂–Ĺ–ĺ—ā–ĺ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ. –°—Ä–Ķ–ī –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł—ā–Ķ —Ä–į–∑—Ä–į–Ī–ĺ—ā–ļ–ł –Ķ —É—Ā—ä–≤—ä—Ä—ą–Ķ–Ĺ—Ā—ā–≤–į–Ĺ–ĺ —É—Ā—ā—Ä–ĺ–Ļ—Ā—ā–≤–ĺ –Ĺ–į –ĺ—Ā–Ĺ–ĺ–≤–į—ā–į –Ĺ–į –Ņ–ĺ–ľ–Ņ–į—ā–į —Ā –Ī–ł–ĺ—Ā–Ķ–Ĺ–∑–ĺ—Ä.¬†
–Į–Ĺ–į –Ď–ě–Į–Ē–Ė–ė–ē–í–ź
–ü—Ä–ĺ—á–Ķ—ā–Ķ—ā–Ķ –ĺ—Č–Ķ
- 14:00 –ź–ļ–ł—ā–į –Ĺ–į—Ö–į–Ņ–į —á–ĺ–≤–Ķ–ļ –≤ —Ā–Ķ–Ľ–ĺ –ļ—Ä–į–Ļ –ü–Ľ–ĺ–≤–ī–ł–≤ –°–Ě–ė–ú–ö–ź
- 14:43 –®–ĺ—Ą—Ć–ĺ—Ä –Ī–Ľ—ä—Ā–Ĺ–į —Ā–Ņ–ł—Ä–ļ–į, —Ö–ĺ—Ä–į—ā–į —Ā–Ķ —Ä–į–∑—ā–ł—á–į—Ö–į –°–Ě–ė–ú–ö–ź
- 17:00 –í–Ĺ–ł–ľ–į–≤–į–Ļ—ā–Ķ! –ė–∑–≤—Ä–į—ā–Ķ–Ĺ—Ź–ļ —ā—ä—Ä—Ā–ł –∂–Ķ—Ä—ā–≤–ł –Ņ–ĺ—Ā—Ä–Ķ–ī –Ī—Ź–Ľ –ī–Ķ–Ĺ –°–Ě–ė–ú–ö–ź
- 15:59 –ď–Ľ–ĺ—Ä–ł—Ź –ļ–į—ā–į—Ā—ā—Ä–ĺ—Ą–ł—Ä–į —ā–Ķ–∂–ļ–ĺ, —Č–Ķ—ā–ł—ā–Ķ —Ā–į –≥–ĺ–Ľ–Ķ–ľ–ł –°–Ě–ė–ú–ö–ė